Una soluzione sorprendente per le articolazioni che invecchiano
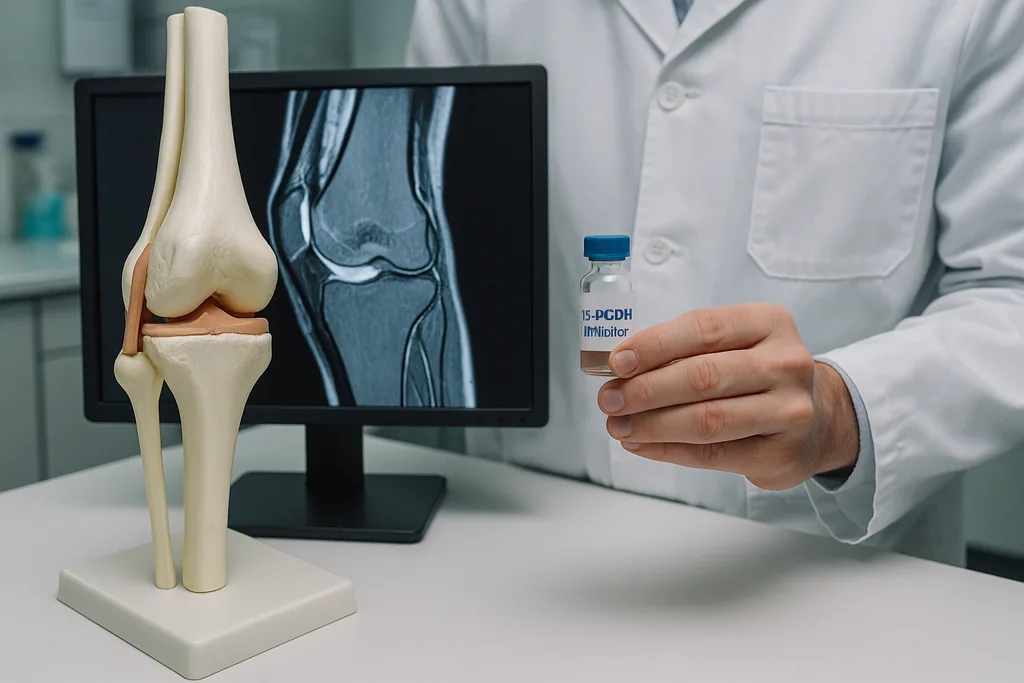
Questa settimana Stanford Medicine ha pubblicato i risultati che dimostrano come un inibitore a piccole molecole di un enzima associato all'invecchiamento sia in grado di invertire la perdita di cartilagine nei topi anziani e ridurre le probabilità di sviluppare l'artrite dopo lesioni al ginocchio. Lo studio, pubblicato online su Science il 27 novembre 2025 e riassunto da Stanford e ScienceDaily nel gennaio 2026, riporta che il blocco della 15‑idrossiprostaglandina deidrogenasi (15-PGDH) ha ispessito la cartilagine articolare negli animali anziani, ripristinato un profilo di espressione genica giovanile nei condrociti e innescato i primi segni di riparazione in campioni di cartilagine umana prelevati da interventi di sostituzione del ginocchio. Gli esperimenti hanno utilizzato sia la somministrazione sistemica che iniezioni dirette nell'articolazione; nei modelli di lesione che simulano la rottura del LCA (legamento crociato anteriore), gli animali trattati hanno mostrato una probabilità molto inferiore di sviluppare l'osteoartrite e hanno recuperato un comportamento di carico del peso più normale.
La biologia: 15-PGDH, prostaglandine e riprogrammazione cellulare
Invece di reclutare nuove cellule staminali o progenitrici, i condrociti residenti della cartilagine trattata hanno modificato i loro programmi di espressione genica, passando a uno stato più giovanile. Le analisi su singola cellula riportate nell'articolo hanno mostrato netti cambiamenti nelle popolazioni cellulari: un piccolo gruppo di condrociti che produceva 15-PGDH ed enzimi che degradano la cartilagine è sceso da circa l'8% delle cellule al 3% dopo il trattamento; le cellule associate alla fibrocartilagine (un tessuto di riparazione meno funzionale) sono diminuite dal ~16% al ~8%; e una popolazione legata alla sana cartilagine articolare ialina è aumentata dal ~22% al ~42%. Questi numeri indicano una vasta riprogrammazione molecolare attraverso il tessuto, piuttosto che l'arrivo di nuove cellule staminali formatrici di cartilagine.
Evidenze da topi, modelli di lesione e tessuti umani
I ricercatori hanno testato l'inibitore in tre modi complementari. In primo luogo, in topi anziani con cartilagine del ginocchio naturalmente assottigliata, il farmaco — somministrato per via sistemica o iniettato nell'articolazione — ha prodotto un ispessimento misurabile della superficie articolare e ha ripristinato le caratteristiche della cartilagine ialina invece della fibrocartilagine simile a una cicatrice. In secondo luogo, in modelli di lesione chirurgica che simulano la rottura del legamento crociato anteriore (LCA), i topi che hanno ricevuto iniezioni bisettimanali per quattro settimane dopo la lesione hanno mostrato una probabilità significativamente inferiore di sviluppare l'osteoartrite rispetto agli animali di controllo; gli animali non trattati hanno sviluppato l'OA nel giro di poche settimane e hanno mostrato livelli elevati di 15-PGDH. Dal punto di vista comportamentale, i topi trattati hanno caricato più peso sulla zampa ferita e si sono mossi in modo più normale.
In terzo luogo, e dato fondamentale per la rilevanza clinica, campioni di cartilagine umana rimossi durante la sostituzione totale del ginocchio sono stati esposti all'inibitore ex vivo. Dopo una settimana, i tessuti mostravano un minor numero di condrociti che esprimevano 15-PGDH, una ridotta espressione di geni legati alla degradazione della cartilagine e alla fibrocartilagine, e i primi segni molecolari di rigenerazione della cartilagine articolare. Questa risposta ex vivo non prova il successo nei pazienti viventi, ma riduce una delle grandi incertezze traslazionali che spesso affossano i risultati preclinici.
Percorsi verso la clinica e dati di sicurezza precedenti
Il team di Stanford ha sottolineato due percorsi pratici percorribili: un'iniezione intrarticolare mirata e una piccola molecola orale. In particolare, gli studi di Fase 1 di un inibitore della 15-PGDH condotti per la debolezza muscolare legata all'età hanno già dimostrato che il composto è sicuro e biologicamente attivo in volontari sani, secondo gli autori. Questi dati esistenti sulla sicurezza umana sono importanti perché possono accelerare i primi studi sull'uomo progettati specificamente per testare la riparazione della cartilagine. Gli autori senior dell'articolo hanno dichiarato di sperare che uno studio di Fase 1 focalizzato sulla cartilagine venga lanciato a breve.
Tuttavia, la differenza tra somministrazione sistemica e locale è importante. Il dosaggio sistemico può spostare la segnalazione delle prostaglandine in diversi organi, quindi gli studi dovranno monitorare gli effetti oltre l'articolazione. I ricercatori descrivono anche le iniezioni intrarticolari nel ginocchio come un approccio fattibile: la somministrazione locale concentra il farmaco dove è necessario e potrebbe ridurre le conseguenze off-target in altre parti del corpo. Il lavoro pubblicato ha utilizzato con successo entrambe le strategie nei topi.
Conflitti, proprietà intellettuale e collaboratori
Domande aperte e avvertenze
Si tratta di prove precliniche entusiasmanti, ma rimangono diverse incognite principali. Gli esperimenti sono stati eseguiti su topi e su tessuti umani mantenuti in vita in laboratorio; nessuno dei due fattori prova da solo che iniezioni o pillole rigenereranno la cartilagine funzionale nelle persone o fermeranno la progressione dell'osteoartrite a lungo termine. Il meccanismo — l'aumento della PGE2 bloccandone la degradazione — può avere effetti diversi in tessuti e contesti differenti: la PGE2 è implicata sia nella segnalazione rigenerativa che nel dolore infiammatorio. Un'attenta ricerca del dosaggio, il monitoraggio della sicurezza e il follow-up a lungo termine saranno essenziali negli studi sull'uomo per sorvegliare eventuali conseguenze infiammatorie o proliferative inaspettate.
La rigenerazione della vera cartilagine ialina portante è notoriamente difficile, e molte strategie promettenti sono fallite o hanno prodotto solo modesti benefici clinici. Ciononostante, la combinazione di forti effetti negli animali anziani, la protezione dopo la lesione e un primo segnale positivo negli espianti umani rende questa una delle affermazioni precliniche più convincenti degli ultimi anni per una terapia dell'osteoartrite in grado di modificare la malattia.
Cosa potrebbe significare per i pazienti e i sistemi sanitari
Se l'effetto si traducesse nell'uomo, le implicazioni sarebbero sostanziali. L'osteoartrite colpisce circa un adulto su cinque negli Stati Uniti e rappresenta decine di miliardi di dollari in costi sanitari diretti ogni anno. Un farmaco o un'iniezione mirata che rigenerasse la cartilagine o prevenisse l'OA post-lesione cambierebbe la pratica clinica: invece di limitarsi a trattare il dolore e, infine, sostituire le articolazioni chirurgicamente, i medici potrebbero essere in grado di ripristinare la funzione del tessuto precocemente e ridurre la necessità di costose sostituzioni articolari.
Per i pazienti che affrontano anni di dolore o la prospettiva di un intervento chirurgico articolare, l'idea di rigenerare la propria cartilagine a partire dalle cellule esistenti è trasformativa. Ma tradurre una scoperta di laboratorio in una terapia sicura e scalabile richiede tempo e rigorose prove cliniche. I prossimi passi sono chiari: studi sull'uomo accuratamente progettati, replicazione indipendente e attento monitoraggio della sicurezza. Per ora, il risultato è una potente prova di concetto e uno stimolo per un lavoro clinico accelerato.
Fonti
- Science (articolo di ricerca sull'inibizione della 15-PGDH e la rigenerazione della cartilagine)
- Stanford Medicine (materiali stampa e comunicato stampa)
- Sanford Burnham Prebys Medical Discovery Institute (istituto collaboratore)
- National Institutes of Health (finanziamenti elencati nello studio)
Comments
No comments yet. Be the first!